Zentrum für Schnarchen & Schlafapnoe heilen
Therapie Schlafapnoe heilen Heilbehandlung
Alleine in Deutschland leiden über 5 Mio. Menschen an der obstruktiven Schlafapnoe (OSAS). Bei diesem Syndrom erleiden die Betroffenen nächtliche Atemaussetzer aufgrund einer Verengung (Obstruktion) der oberen Atemwege. Diese schwere Atemstörung führt dazu, dass das Herz- und Kreislaufsystem durch eine reduzierte Sauerstoffversorgung permanent schwer belastet wird.
Die kausale Therapie beim obstruktiven Schlafapnoesyndrom
Alleine in Deutschland leiden über 5 Mio. Menschen an der obstruktiven Schlafapnoe (OSAS). Bei diesem Syndrom erleiden die Betroffenen nächtliche Atemaussetzer aufgrund einer Verengung (Obstruktion) der oberen Atemwege. Diese schwere Atemstörung führt dazu, dass das Herz- und Kreislaufsystem durch eine reduzierte Sauerstoffversorgung, permanent schwer belastet wird. Regelmäßig sind Bluthochdruck, Schlaganfall oder Herzinfarkt die lebensbedrohlichen Konsequenzen.
Als Standardtherapie wird in den allermeisten Krankheitsfällen die nächtliche Überdruckbeatmung eingesetzt. Diese Therapieform beseitigt jedoch nicht die Ursache, sondern behandelt lediglich die Krankheitssymptome. Aus diesem Grund ist diese Therapie dauerhaft bis ans Lebensende einzusetzen. Hinzu kommt, dass mehrere klinische Studien eindeutig belegen, dass die Maskenbeatmung das durch die obstruktive Schlafapnoe erhöhte Risiko für Herzinfarkt oder Schlaganfall nicht beseitigt. Ein obstruktives Schlafapnoesyndrom kann aber mit Hilfe der Chirurgie geheilt werden.
Schlafapnoe Behandlung
Schlafapnoe heilen
Die Vorteile der Ursachenbeseitigung der OSAS
- kein überhöhtes Risiko für Herzinfarkt/Schlaganfall
- verlängerte Lebenserwartung durch die Schlafapnoe Operation
- kein Schnarchen mehr durch unsere OP
- wieder voll leistungsfähig nach der Schlafapnoe Operation
- keine Maskentherapie mehr notwendig
Schlafapnoe heilen
Die obstruktive Schlafapnoe ist eine Volkskrankheit, die fast ausnahmslos an den Symptomen und nicht an deren Ausgangspunkt behandelt wird. Den allermeisten Betroffenen ist nicht bekannt, dass das obstruktive Schlafapnoe Syndrom (OSAS) heilbar ist. Lesen Sie hier oftmals gestellte Fragen zur Kausaltherapie und was unser Ärzteteam dazu sagt.
Häufige Fragen zur obstruktiven Schlafapnoe
Ab wann ist Schnarchen eigentlich gefährlich?
Wenn parallel zum Schnarchen auch längere Aussetzer beim Atmen festgestellt werden, handelt es sich um eine meist schwere obstruktive Schlafapnoe. Diese ist behandlungswürdig, wenn pro Stunde mehr als 5 schlafbezogene Atmungsstörungen (Apnoen und Hypopnoen) festgestellt werden. Lautes und unregelmäßiges Schnarchen ist das sicherste akustische Erkennungsmerkmal einer obstruktiven Schlafapnoe (OSA).
Ist lautes Schnarchen gefährlicher als leises?
Ja, in jedem Fall. Je lauter das Schnarchen, desto größer die Wahrscheinlichkeit, dass eine obstruktive Schlafapnoe vorliegt. Eine OP kann auch gegen das Schnarchen helfen.
Sehr häufig haben Schlafapnoiker ein kleines Kinn. Warum ist dies so und wie wirkt sich das aus?
Bei vielen Menschen sind Kinn beziehungsweise Unterkiefer aufgrund einer Wachstumsstörung in der Kindheit zu wenig nach vorne gewachsen. Dadurch liegt die Zunge im Rachenraum zu weit hinten. Im Schlaf, wenn die Muskulatur im Mund- und Rachenraum erschlafft, rutscht dann die Zunge nach hinten und blockiert die zu engen Atemwege. Dann kommt es zu lebensgefährlichen Atemstillständen, die vom Organismus durch permanente Aufweckreaktionen beendet werden. Der Schlaf wird dadurch erheblich gestört und die Erholung negativ beeinträchtigt. Hiervon können Kinder ebenso wie die Erwachsenen, Männer oder Frauen, betroffen sein. Leider gehen weitere Krankheiten mit der Diagnose Schlafapnoe anheim.
Was ist der Unterschied zwischen einer Apnoe und einer Hypopnoe?
Eine Apnoe ist ein Aussetzer beim Atmen, also ein Atemstillstand. Eine Hypopnoe ist eine Atemstörung, also ein Ereignis, bei dem es zu einer Verminderung des Atemflusses kommt.
Was ist eine obstruktive Schlafapnoe?
Schlafapnoe ist eine Krankheit, die durch Atemstillstände (Apnoen) während des Schlafs erkannt wird und in erster Linie durch eine ausgeprägte Tagesmüdigkeit bis hin zum Einschlafzwang (Sekundenschlaf) sowie einer Reihe weiterer Symptome und Folgeerkrankungen gekennzeichnet ist. Die weitaus häufigste Form ist das obstruktive Schlafapnoesyndrom (OSAS), welches durch eine Obstruktion (Verengung) der Atemwege ausgelöst wird.
Wie erkenne ich, dass ich unter OSA leide – sind das „nur“ die Atemaussetzer?
Es empfiehlt sich den Schlafapnoe Test auf unserer Webseite durchzuführen. Hierdurch erhalten Sie bereits nach 2 Minuten eine sehr sichere Indikation, ob eine behandlungswürdige Krankheit vorliegt oder nicht. Zur zweifelsfreien Diagnose der Krankheit ist jedoch eine Polysomnografieuntersuchung (Untersuchung der Schlafstörungen im Schlaflabor) unbedingt notwendig. Technikaffine sollten sich die kostenlose Schnarchanalyse-App „snorelab“ (für Android oder Apple iOS) für das Smartphone herunterladen. Die App analysiert das nächtliche Schnarchverhalten und leitet daraus ab, ob und in welchem Schweregrad schlafbezogene Atmungsstörungen vorliegen könnten.
Was ist eine zentrale Schlafapnoe?
Das reine zentrale Schlafapnoesyndrom ist zum Glück sehr selten. Durch Schäden im zentralen Nervensystem, besonders im Atemzentrum, wird die Atemmuskulatur unzureichend gesteuert – das Gehirn „vergisst“ zu atmen. Die zentrale Apnoe ist meist erblich bedingt, kann aber auch aus neurologischen Schädigungen (z. B. Borreliose) resultieren.
Warum sind diese nächtlichen Atemaussetzer gefährlich?
Die Atemstillstände verursachen eine permanente Sauerstoffunterversorgung, die zu irreparablen Schäden des Gehirns und des Herz- und Kreislaufsystems führt. Schlaganfall und Herzinfarkt sind oft das Ergebnis. Klinische Studien belegen eindeutig, dass Apnoe Patienten ein überdurchschnittliches Herzinfarkt- und Schlaganfallrisiko haben. Die Lebenserwartung unbehandelter Schlafapnoiker ist durch die Folgekrankheiten wie beispielsweise Bluthochdruck, Typ 2 Diabetes oder Adipositas (Fettleibigkeit) erheblich verkürzt.
Wie entstehen eigentlich diese Aussetzer beim Atmen?
Sehr viele Schlafapnoiker leiden unter einer Kieferfehlstellung bzw. einer suboptimalen Kieferposition. Die am Unterkiefer angewachsene Zunge ist in diesen Fällen zu weit hinten im Rachenraum positioniert. Es verbleibt zu wenig Platz zwischen Zungengrund und Rachenhinterwand. Im Schlaf kollabiert die Muskulatur im Mund- und Rachenraum, die Zunge rutscht zurück und blockiert dann die zu engen oberen Atemwege. Es kommt zum vorübergehenden Verschluss. Um einen plötzlichen Erstickungstod zu vermeiden, werden vom Gehirn gesteuert Stresshormone wie Adrenalin und Kortisol ausgeschüttet. Diese verursachen stetige Aufweckreaktionen. Ein erholsamer Schlaf ist dann nicht mehr möglich.
Kann man auch unter einer Schlafapnoe leiden, wenn man nicht schnarcht?
Ja, das ist leider möglich, allerdings ist das Ausbleiben von Schnarchgeräuschen sehr selten.
Ist die operative Therapie zur Heilung der Schlafapnoe gefährlich?
Die Schlafapnoe Operation ist ein Routineeingriff in der MEOCLINIC. Das Operationsteam um Dr. med. Dr. med. dent. Christine Jacobsen besitzt über 20jährige Erfahrung in der Mundchirurgie, Kieferchirurgie und Gesichtschirurgie und ist ausschließlich auf die Kausaltherapie der Schlafapnoe spezialisiert. Die Apnoe Operation selbst ist belegbar deutlich weniger gefährlich, als die lebensbedrohliche Situation, welche sich aus dem durch die Schlafapnoe erhöhten kardiovaskulären Risiko (Herzinfarkt, Apoplexie) ergibt.
Was wird in dieser Apnoe OP eigentlich ganz genau gemacht?
In der Schlafapnoe Operation wird die Ursache der schlafbezogenen Atmungsstörung beseitigt. Dies geschieht durch die Erweiterung der zu engen oberen Atemwege. Hierbei werden Unter- und Oberkiefer vorverlagert und gegen den Uhrzeigersinn gedreht (Rotation) und somit der sogenannte „Posterior Airway Space“ dauerhaft erweitert. Nächtliche Apnoen (Atemaussetzer) und Hypopnoen (Verminderung des Atemflusses) sind dann kaum noch möglich. Der Patient ist für immer geheilt. Um eine genaue Vorstellung vom Operationsablauf zu erhalten, sehen Sie sich das Video auf der Seite Therapie an.
Welche Komplikationen können nach der OP auftreten?
Nach der OP treten regelmäßig starke Schwellungen auf. Oftmals kommt es auch zur Ausbildung von Hämatomen (Blutergüsse/blaue Flecken). Die Schwellungen und Hämatome bilden sich innerhalb von 2 bis 5 Wochen nach der OP vollständig zurück. In sehr seltenen Krankheitsfällen kann es nach der Schlafapnoe OP zu Infektionen kommen, da im Mundraum nicht steril operiert werden kann. Durch den Einsatz von Antibiotika wird diese Gefährdung jedoch auf ein Minimum reduziert. Vor der OP werden Sie vom behandelnden Arzt ausführlich über mögliche Komplikationen aufgeklärt.
Wie lange dauert die OP – bzw. die Narkose?
Die Dauer ist abhängig von der individuellen Situation. Im Durchschnitt dauert die OP zwischen 2 bis 3 Stunden und findet unter Vollnarkose statt (Allgemeinanästhesie/Intubationsnarkose).
Welche Auswirkungen hat die Apnoe OP auf mein äußeres Erscheinungsbild?
Die OP beseitigt eine Kieferfehlstellung oder zumindest eine für die Atmung ungünstige Kieferposition. Dadurch werden die oberen Atemwege dauerhaft erweitert. Damit verbunden ist eine ästhetische Verbesserung, da die Kieferfehlstellung beseitigt wird. Fast immer verursachen die neu positionierten Kiefer eine markantere Gesichtsform. Die ästhetische Verbesserung ist eine „Nebenwirkung“ der Kausaltherapie.
Gibt es sichtbare Operationsnarben?
Nein, da die OP komplett vom Mundraum aus durchgeführt wird.
Wie und wo ist wissenschaftlich belegt, dass die OP die schwere OSA heilt?
Dies belegt eine in 2009 veröffentlichte Metastudie. Die Stanford University School of Medicine in Kalifornien analysierte die Daten von 627 Menschen, die mittels Kiefervorverlagerung operiert wurden. Im Durchschnitt wurde eine Reduzierung des Apnoe-Hypopnoe-Index (AHI) um 86,0% erreicht. Eine vollständige Heilung (AHI unter 5 pro Stunde) wurde in 43,2% aller Fälle erreicht. Der Therapieeffekt war in den Serien mit Langzeitdaten auch nach mehr als 2 Jahren noch unverändert vorhanden. Die Metastudie kommt zu dem Ergebnis, dass Osteotomien zur Vorverlagerung von Unter- und Oberkiefer nicht nur eine sichere Behandlungsform darstellen, sondern insbesondere auch eine hocheffektive Therapieform der obstruktiven Schlafapnoe.
Ist die Apnoe OP schmerzhaft?
Die Operierten beschreiben den Operationseingriff als „schmerzarm“. Die Schmerzintensität wird mit dem Ziehen von 4 Weisheitszähnen gleichzeitig verglichen. Die Patienten erhalten nach der OP für maximal 1-3 Tage schmerzstillende Medikamente. Als sehr unangenehm empfinden die meisten Operierten die starken Schwellungen, die postoperativ auftreten.
Besteht durch die OP die Gefahr, dass der im Unterkiefer verlaufende Nerv dauerhaft in Mitleidenschaft gezogen werden könnte?
Nein, durch die Verwendung eines Ultraschall-Osteotoms (Piezochirurgie) ist es kaum möglich den im Unterkiefer verlaufenden Nerv zu verletzen. Das Piezogerät kann nur knöcherne Strukturen trennen, jedoch keine Nerven oder andere wichtige weichgewebliche Strukturen. Eine Verletzung des Nervs ist damit wenig wahrscheinlich.
Beseitigt die Operation auch das Schnarchen?
Die Operation beseitigt die Obstruktion (Verengung) der oberen Atemwege. Das Schnarchen wird durch die OP in den meisten Fällen für immer eliminiert.
Bis zu welchem Alter macht diese OP Sinn?
Unter rein medizinischen Gesichtspunkten ist die Kausaltherapie immer angezeigt, da sie die einzige Möglichkeit darstellt, um das erhöhte kardiovaskuläre Risiko (Herzinfarkt, Apoplexie) auf Normalniveau zu reduzieren. Es gibt jedoch eine Altersbegrenzung von 75 Jahren, bis zu der die MEOCLINIC diese Operation in der Regel durchführt. Voraussetzung hierfür ist, dass der Apnoe Patient die entsprechenden Voruntersuchungen für die Narkosefähigkeit zufriedenstellend besteht. Hinsichtlich der kardiovaskulären Vorbelastung darf ein bestimmtes Höchstmaß nicht überschritten werden. Im Rahmen der Voruntersuchung wird der behandelnde Arzt darüber informieren.
Ab welchem Apnoe-Hypopnoe-Index (AHI) sollte diese OP eingeleitet werden?
Dies kann pauschal nicht beantwortet werden. Es ist davon auszugehen, dass ab einem AHI von größer als 10 pro Stunde eine relevante und behandlungswürdige Schlafapnoe vorliegt. Ob die schwere Schlafapnoe durch die Kausaltherapie heilbar ist, wird im Rahmen des Untersuchungstermins vom behandelnden Arzt abgeklärt. Es gibt bei leichtgradiger Schlafapnoe auch andere nicht invasive Therapiemöglichkeiten, wie z.B. die Rückenlageverhinderungsstrategie oder der Einsatz einer Unterkieferprotrusionsschiene (UPS).
Kann die MEOCLINIC auch bei der zentralen Schlafapnoe helfen?
Nein, diese bedarf einer neurologischen Behandlung. Bei der zentralen Apnoe ist die Krankheitsursache kein „mechanisches Problem“, sondern ein Neurologisches. Insofern würde die Operation keinen Sinn ergeben.
Wie lange ist man nach der OP krankgeschrieben?
Dies hängt vom individuellen Einzelfall ab. Die Operierten werden im Durchschnitt für knapp 1 Monat krankgeschrieben. Die Arbeitsfähigkeit hängt insbesondere von der beruflichen Tätigkeit des Patienten ab.
Ist nach der OP die Einnahme irgendwelcher Tabletten notwendig?
Die Operierten erhalten während des Aufenthaltes in der Klinik Antibiotika, schmerzstillende Medikamente und Mittel zum Abschwellen.
Wie lange bleiben die Schwellungen nach der OP?
Die Schwellungen bauen sich nach etwa 7 Tagen wieder langsam ab und sind in der Regel nach etwa 3 bis 5 Wochen fast vollständig verschwunden.
Mit welchen Nachwirkungen (außer Schwellungen) ist nach der Operation zur rechnen?
Es kommt nach der OP gelegentlich zu Hämatomen. Diese „blauen Flecken“ verschwinden nach etwa 7 bis 14 Tagen wieder vollständig. Darüber hinaus wird es nach dem Operationseingriff nahezu ausnahmslos zu einem mehr oder weniger stark ausgeprägten Taubheitsgefühl im Bereich der Unterlippe und des Kinns kommen. Verantwortlich hierfür ist ein Nerv, der im Unterkiefer verläuft und die Unterlippe und das Kinn mit Gefühl versorgt. Er tritt an 2 Stellen aus dem Kiefer aus und versorgt die Weichgewebestrukturen mit Sensibilität. Dieser Nerv ist sehr empfindlich und wird bei dem operativen Eingriff gelegentlich traumatisiert. Dies ist jedoch reversibel und die vollständige Nervenregeneration ist meist nach 3-12 Monaten vollständig abgeschlossen.
Wie lange dauert es, bis man wieder körperlich vollständig belastbar ist?
Dies ist vom individuellen Heilungsverlauf, vom Alter und auch von der beruflichen Tätigkeit abhängig. In der Regel sind die Operierten etwa 2 Monate nach der OP wieder voll belastbar.
Warum geht es den Schlafapnoe Betroffenen nach der Operation so viel besser?
Die Operation erweitert die oberen Atemwege dauerhaft. Die Operierten erhalten nach der OP deutlich mehr Luft. Die Atmungsfunktion wird hierdurch wesentlich erleichtert. Die Schlafqualität und insbesondere die Schlafeffizienz verbessern sich ohne die nächtlichen Atemstillstände ganz entscheidend. Der Schlaf ist jetzt nicht mehr fragmentiert und damit viel erholsamer. Die Operierten sind danach wesentlich leistungs- und antriebsstärker, verspüren ein erhöhtes Konzentrationsvermögen und eine merklich gesteigerte Stressresistenz. Die Tagesmüdigkeit verschwindet und die allgemeine Lebensqualität erreicht ein bisher nicht gekanntes Ausmaß.
Können nach der OP andauernde Beeinträchtigungen vorkommen, wie z.B. Schwierigkeiten beim Sprechen, Kauen oder Schlucken?
Die genannten Beeinträchtigungen können unmittelbar nach der OP vorkommen, verschwinden aber nach kurzer Zeit meist innerhalb von 2 bis 3 Wochen.
Welche Lebensmittel können nach der OP gegessen werden?
Direkt nach der OP ist es nur möglich flüssige Kost zu sich zu nehmen. Nach etwa einer Woche kann bereits breiige oder pürierte Kost verzehrt werden.
Wann kann man wieder alles „normal“ essen?
Das lässt sich nicht pauschal beantworten. Dies ist insbesondere vom individuellen Heilungsverlauf abhängig. Die Kieferverknöcherung (Wiederzusammenwachsen der Kiefer), welche in der OP mittels Piezochirurgie getrennt wurden, ist im Normalfall nach 6 Wochen abgeschlossen. Zu diesem Zeitpunkt können die Kiefer jedoch noch nicht wieder zu 100% belastet werden. Die Praxis zeigt, dass man nach etwa 8 bis 10 Wochen wieder „normal“ essen kann, also auch harte Speisen kauen kann.
Wie viele Tage beträgt der Klinikaufenthalt nach dieser OP?
Der Aufenthalt in der MEOCLINIC beträgt im Normalfall 7 Tage.
Wird für einen Untersuchungstermin in der MEOCLINIC eine Überweisung vom Hausarzt benötigt?
Die MEOCLINIC ist eine Privatklinik. Eine Überweisung vom Hausarzt ist daher nicht nötig, aber natürlich möglich.
Wie hoch ist im Durchschnitt die Infektionsrate bei den bisher durchgeführten Schlafapnoe Operationen?
Die Infektionsrate bei dieser OP liegt bei deutlich unter 3%. In diesen sehr seltenen Fällen wird die Heilung von der Schlafapnoe zeitlich verzögert. Der endgültige Heilungserfolg wird jedoch hiervon nicht beeinflusst.
Wie ist nach der OP meine Zahnstellung? Ist der Zusammenbiss von Unter- und Oberkiefer auch nach der Operation noch in Ordnung?
Während der OP wird der Kieferkomplex als Einheit dreidimensional bewegt. Dies bedeutet, dass die vorhandene Zahnstellung durch den operativen Eingriff nicht verändert wird. Liegt hingegen ein nicht intaktes Zusammenwirken von Unter- und Oberkiefer (Okklusionsstörung) vor, so wird während des Eingriffs auch der Zusammenbiss von Unter- und Oberkiefer korrigiert.
Aus welchem Grund ist es sehr wahrscheinlich nach der Operation sichtbar an Gewicht zu verlieren?
Dafür gibt es zwei Gründe: Zum einen können die Operierten etwa 6 Wochen nach dem Eingriff nur flüssige, pürierte oder breiige Nahrung zu sich nehmen. Dies führt meist zwangsläufig zu einer Gewichtsabnahme. Zum anderen verursacht die wesentlich verbesserte Sauerstoffversorgung, die der operative Eingriff erreicht, eine merkliche Verbesserung des Stoffwechsels (Metabolismus). Daraus ergibt sich eine effizientere Umwandlung der aufgenommenen Lebensmittel in Energie. Bildlich gesprochen werden durch die bessere Sauerstoffversorgung mehr Nahrungsbestandteile „verbrannt“ und müssen somit nicht in Form von Fettdepots im Körper eingelagert werden. Der Folgeeffekt dieses Prozesses ist eine Gewichtsreduzierung. Verschiedene andere Beschwerden können durch diese Gewichtsreduktion ebenfalls verschwinden. Damit steigt die Qualität Ihrer Gesundheit.
Wo liegen die Unterschiede zwischen der Kiefervorverlagerung mit Rotation und ohne Rotation? Welche Vorteile hat das Rotationsverfahren?
Bei der Kiefervorverlagerung ohne Rotation werden Unter- und Oberkiefer ausschließlich horizontal nach vorne verlagert. Die Vorverlagerung ist aufgrund anatomischer Gegebenheiten im Oberkieferbereich auf etwa 10 mm begrenzt. Dies ist meist nur ausreichend, um eine leicht- bis mittelgradige Schlafapnoe zu heilen. Verlangt hingegen der Schweregrad der Schlafapnoe eine größere Kiefervorbewegung, kommt die Rotationsmethode zum Einsatz. Der Kieferkomplex wird nach vorne bewegt und gleichzeitig gedreht (rotiert). Bei dieser Methode kann der Unterkiefer um bis zu 25 mm nach vorne bewegt werden. Dies ist auch bei schwergradiger Schlafapnoe ausreichend, um eine beständige Beseitigung der nächtlichen Atemstörungen sicherzustellen. Bei dieser Variante wird die maximal mögliche Öffnung der oberen Atemwege erreicht. Als weiterer Vorteil ist zu nennen, dass die Kieferrotation ein ästhetisch offensichtlich besseres Ergebnis erzielt, als die ausschließlich horizontale Vorverlagerung der Kiefer. Die häufig sehr unästhetische Protrusion des Oberkiefers und der Oberlippe direkt unterhalb des Nasenbereiches wird bei der Rotationsmethode vermieden, da durch die Drehbewegung der Oberkiefer nicht unnatürlich weit nach vorne bewegt werden muss.
Was ist eine „bimaxilläre Umstellungsosteotomie“?
Es handelt sich hierbei um die einzig kausale bzw. ursachenbezogene Therapie der obstruktiven Schlafapnoe. Diese Operationsmethode verlagert Unter- und Oberkiefer (bimaxilläre Umstellungsosteotomie) durch Trennung von Knochen (Osteotomie) horizontal nach vorne.
Dieses Operationsverfahren wird auch als maxillo-mandibuläres Advancement (MMA) bezeichnet. Die horizontale Kiefervorbewegung ist aufgrund anatomischer Limitierungen auf eine maximale Vorverlagerung (Advancement) von ca. 10 Millimetern begrenzt. Besonders bei schwergradiger Schlafapnoe reicht diese Kiefervorpositionierung nicht aus, um eine vollständige Heilung sicherzustellen.
Um die maximal mögliche Atemwegserweiterung zu erreichen, werden die Kiefer deshalb nicht nur horizontal nach vorne bewegt, sondern auch gleichzeitig gegen den Uhrzeigersinn gedreht (Counter Clockwise Rotation). Durch diese Drehbewegung des Kieferkomplexes gelangt der Unterkiefer in Relation zum Oberkiefer weiter nach vorne. Dieses operative Verfahren nennt sich bimaxilläres Advancement mit Counter Clockwise Rotation und kann die Kiefer um bis zu 25 Millimeter nach vorne positionieren.
Die Operationstechnik ist auch unter der Kurzbezeichnung „Rotation Advancement“ bekannt. Informationen über diese Rotation Advancement OP in Deutschland erhalten Sie bei uns.
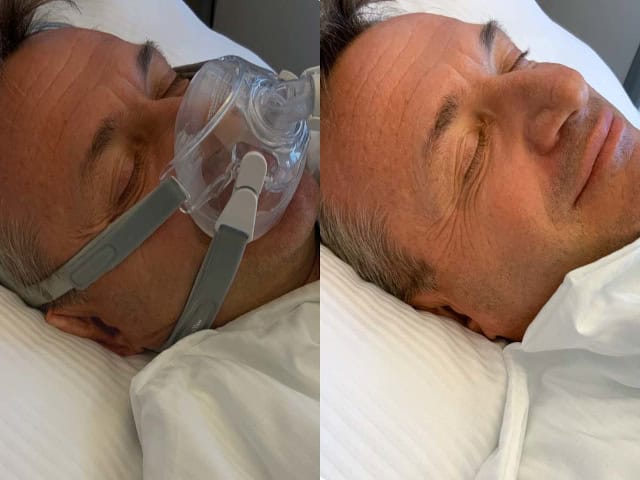
Kann eine Überdruckbeatmungsmaske nicht genauso viel helfen wie die Operation?
Die Überdruckbeatmungsmaske (CPAP-Maske) ist mit Abstand die erfolgreichste symptomatische Therapieform bei diagnostizierter Schlafapnoe. Sie gilt als sogenannter „Goldstandard“. Wer die Atemmaske gut verträgt, wird in den allermeisten Fällen die Tagesmüdigkeit vollständig zurückdrängen können. Allerdings beseitigt die CPAP-Maske nicht die Ursache der Atemaussetzer, sondern unterdrückt nur deren Symptome. Das Heilen der Schlafapnoe wird mit der Überdrucktherapie nicht erreicht. Noch schwerer wiegt die wissenschaftlich belegte Tatsache, dass die Maskenbeatmung das erhöhte kardiovaskuläre Risiko (Herzinfarkt, Schlaganfall) nicht beseitigt. Der CPAP-Nutzer hat folglich im Durchschnitt eine verkürzte Restlebenserwartung im Vergleich zum Nicht-Apnoiker.
Was ist eine Unterkieferprotrusionsschiene?
Eine sog. Unterkieferprotrusionsschiene, auch Zahnschiene genannt, ist ein Hilfsmittel, welches in einem vergleichsweise geringen Umfang den Unterkiefer nach vorne verlagert und von Zahnärzten individuell angepasst wird. Hierbei werden die oberen Atemwege nur geringfügig erweitert, da die Unterkiefervorverlagerung im Durchschnitt nur 3 bis 6 Millimeter beträgt. Dies kann nur bei leichtgradiger Schlafapnoe für eine gewisse Linderung der Symptome sorgen. Bei mittel- bis schwergradiger Schlafapnoe reicht die Benutzung der Zahnschiene in den meisten Fällen nicht mehr aus, um adäquate Therapieerfolge zu erreichen.
Was ist ein Zungenschrittmacher – wie funktioniert er und macht diese Therapie Sinn?
Der Zungenschrittmacher (Pulsgenerator) hat wie der Herzschrittmacher eine integrierte Batterie und zwei Elektroden, wobei eine am Zungennerv, die andere über dem Zwerchfell eingesetzt wird. Eine Sonde registriert, wenn eine Atemwegsblockade durch die Zunge entsteht. Dann sendet das Gerät einen Stromimpuls an den Zungennerv und die Zungenmuskulatur wird aktiviert. Die Zunge soll sich dann nach vorne strecken und so die blockierten Atemwege wieder freigeben. Beim genannten Verfahren handelt es sich um eine rein symptomatische Therapie, die die Schlafapnoe Symptome zu einem gewissen Teil unterdrückt, aber nicht deren Ursache beseitigt. Eine klinische Studie mit 126 Patienten, die im „New England Journal of Medicine“ veröffentlicht wurde, zeigte, dass der implantierbare Pulsgenerator die Anzahl der Atemaussetzer im Durchschnitt lediglich um 68% verringerte. Damit ist diese symptomatische Therapieform wesentlich weniger erfolgreich, als die als „Goldstandard“ geltende Überdruckbeatmungstherapie. Es zeigt sich, dass der überwiegende Teil der Apnoe Patienten auch mit Benutzung des Zungenschrittmachers nicht beschwerdefrei ist.
Es wird behauptet, dass die CPAP-Behandlung zu einem Überdruck in der Lunge führt. Ist das korrekt?
Das ist richtig, die Überdruckbehandlung führt zu einem erhöhten Druck in den Lungenbläschen. Das Herz muss daher das Blut durch die Lunge mit einem erhöhten Blutdruck pumpen. Der erhöhte Blutdruck unter CPAP-Behandlung führt dabei zu weiteren negativen Folgen: Die Niere reagiert bei erhöhtem Blutdruck mit verstärkter Urinausscheidung, um den Blutdruck zu senken. Häufiger nächtlicher Harndrang ist das Resultat.
Warum können andere Operationsmethoden die Schlafapnoe nicht heilen?
Zur Schlafapnoe Therapie gibt es sehr viele unterschiedliche Operationsmethoden. Die meisten Operationen sind dem Fachgebiet der Hals-, Nasen- und Ohrenheilkunde zuzuordnen und zeichnen sich allesamt durch Eingriffe in Weichgewebestrukturen (Zäpfchen kürzen, Gaumensegel straffen, Zungenverkleinerung, Rachenmandeln entfernen etc.) aus. Auf Basis der Ergebnisse aus klinischen Studien haben diese „Weichgewebeoperationen“ eine stark unterdurchschnittliche Erfolgsquote. Eine Genesung wird nicht erreicht, bestenfalls ist kurz- bis mittelfristig eine mehr oder weniger starke Abschwächung der Schlafapnoe Symptome zu verzeichnen. Grund hierfür ist die Tatsache, dass das operierte Gewebe einem ständigen Anpassungsprozess unterworfen ist. Eine dauerhafte Erweiterung der oberen Atemwege ist somit durch diese Operationstechniken nicht möglich. Zudem gelten diese operativen Therapien als besonders schmerzhaft. Des Weiteren verursachen derartige Eingriffe nicht selten auch Funktionsschädigungen wie Sprachstörungen, nasale Stimmlage oder Flüssigkeitsaustritt durch die Nase (beim Schlucken). Die einzige Kausaltherapie, die dauerhafte Heilung von der Schlafapnoe erreicht, ist dem Fachbereich der Mund-, Kiefer- und Gesichtschirurgie zugeordnet. Hier wird im Unterschied zu den vorgenannten Methoden operativ in die skelettale Struktur (Knochenstruktur) eingegriffen. Durch die beidseitigen Kieferverlagerungen werden die oberen Atemwege dauerhaft erweitert, da die neupositionierten Kiefer gleichzeitig auch zu einer Zungenvorverlagerung, des Gaumens und der Gaumenbögen führen. Das Luftdurchflussvolumen der oberen Atemwege erhöht sich sehr deutlich und der sogenannte Posterior Airway Space ist für immer vergrößert. Nächtliche Apnoen (Aussetzer beim Atmen) und Hypopnoen (Verminderung des Atemflusses) sind dann kaum mehr möglich.
Schlafapnoe heilen: Was kostet die Operation, um meine Schlafapnoe zu heilen?
Die Operationskosten sind abhängig von der individuellen Komplexität und Dauer der OP und variieren deshalb von Patient zu Patient. Die Private Krankenversicherung übernimmt die Operationskosten, da privat Krankenversicherte einen Rechtsanspruch auf eine Kausaltherapie (Heilung einer Erkrankung) haben. Private Krankenzusatzversicherungen übernehmen je nach Vertragsregelung mehr oder weniger große Kostenanteile der OP. Die Gesetzliche Krankenkasse ist nicht zur Übernahme der OP-Kosten verpflichtet. Die von der Gesetzlichen Krankenkasse oder Privaten Zusatzversicherung nicht übernommenen Kostenanteile können regelmäßig als sog. „Außergewöhnliche Belastung“ steuerlich in Abzug gebracht werden.
Ist der Operationspreis verhandelbar?
Nein, eine Rabattierung ist gesetzlich ausgeschlossen. Die MEOCLINIC rechnet als Privatklinik die Behandlungskosten gem. der Gebührenordnung für Ärzte (GOÄ) ab.
Kostet jede OP das Gleiche?
Nein, die jeweils vorliegende individuelle Situation des Betroffenen beeinflusst den Kostenrahmen. Ausschlaggebend ist letztlich der tatsächliche Operationsaufwand in der Klinik. Besonders die Länge der OP und die Komplexität im Einzelfall beeinflussen den Kostenrahmen.
Bietet die MEOCLINIC Unterstützung bei einer notwendigen Finanzierung der OP?
Ja, wir sind unseren Patienten gerne bei einer Operationsfinanzierung behilflich. Sprechen Sie uns direkt an, damit wir Sie unterstützen können, um die für Sie individuell bestmögliche Finanzierungslösung zu finden.
Entstehen neben der eigentlichen OP noch weitere Kosten?
Etwa 6 bis 9 Monate nach der (Haupt-)OP findet die operative Entfernung des Osteosynthesematerials (Schrauben, Platten) statt. Die Kosten hierfür wird die MEOCLINIC separat in Rechnung stellen. Gegebenenfalls ist nach der operativen Therapie eine kieferorthopädische Nachbehandlung notwendig. Die hierfür anfallenden Kosten berechnet der behandelnde Kieferorthopäde vor Ort.
Bezahlt die OP meine Gesetzliche Krankenkasse?
Gesetzlich Versicherte haben nach § 12 Sozialgesetzbuch V (SGB V) nur Anspruch auf Leistungen, die „ausreichend, zweckmäßig und wirtschaftlich“ sind. Die Therapieform darf das Maß des Notwendigen nicht überschreiten. Leistungen, die nicht notwendig oder wirtschaftlich sind, können Versicherte nicht beanspruchen und dürfen die (gesetzlichen) Krankenkassen nicht bewilligen. Im SGB ist explizit kein Rechtsanspruch auf eine Kausaltherapie, und damit auf Heilung einer Krankheit, verankert. Die operative Therapie für die Schlafapnoe Heilung ist im Vergleich zur Symptombehandlung (z.B. CPAP-Therapie) „nicht wirtschaftlich“. Auf dieser Basis versagen die Gesetzlichen Krankenkassen die Kostenübernahme für die Kausaltherapie regelmäßig.
Übernimmt meine private (Kranken-)Zusatzversicherung einen Teil der Operationskosten?
Dies lässt sich nicht pauschal beantworten. Grundsätzlich ist eine private Krankenzusatzversicherung von Vorteil. Die Kostenübernahme der Zusatzversicherung hängt von der individuellen Vertragsgestaltung und insbesondere vom vertraglich geregelten Leistungsumfang des individuellen Versicherungsvertrages ab.
Bezahlt meine Private Krankenversicherung diese OP?
Die Private Krankenversicherung übernimmt die Operationskosten, da privat Krankenversicherte Patienten einen Rechtsanspruch auf Kausaltherapie (Heilung einer Erkrankung) haben. Darüber hinaus ist die kausale Therapie medizinisch notwendig, da sie die einzige Möglichkeit darstellt, um das durch Schlafapnoe erhöhte kardiovaskuläre Risiko (zum Beispiel Herzinfarkt, Schlaganfall) auf das Niveau eines Nicht-Apnoikers zu reduzieren.
Muss ich vor der OP bei meiner Privaten Krankenversicherung um Kostenübernahme bitten?
Sie sind nicht verpflichtet dies zu tun, die MEOCLINIC empfiehlt dies jedoch. Sie erhalten, falls die Kausaltherapie für Sie in Frage kommt, von der MEOCLINIC einen ausführlichen ärztlichen Befundbericht und einen Kostenvoranschlag. Diese Dokumente sind zur Genehmigung an die Private Krankenversicherung weiterzuleiten.
Entstehen für den ersten Untersuchungstermin in der MEOCLINIC bereits Kosten und wenn ja, wie hoch sind diese?
Zur Untersuchung der Ursachen für die nächtlichen Apnoen und Hypopnoen wird eine umfangreiche 3D-Atemwegsanalyse mittels hochauflösendem 3D-DVT (Digitale Volumentomographie) durchgeführt. Die Gesetzliche Krankenkasse zahlt jedoch als bildgebendes Untersuchungsverfahren lediglich ein einfaches Fernröntgenseitenbild (FRS). Das Fernröntgenbild ist lediglich zweidimensional und meist nicht präzise genug, um exakt die Ursache der nächtlichen Atemstörungen lokalisieren zu können. Die MEOCLINIC ist deshalb gezwungen die Mehrkosten für die besser geeignete 3D-DVT-Untersuchung gem. der Gebührenordnung für Ärzte (GOÄ) abzurechnen. Für den gesetzlich versicherten Patienten entstehen einmalige Kosten in Höhe von ca. 600 Euro. Privat Krankenversicherte Patienten bekommen die Untersuchungskosten in der Regel vollständig von ihrer Privaten Krankenversicherung erstattet.
Warum schwitzen Schlafapnoiker nachts oft so stark?
Durch die ständigen Atemaussetzer und permanenten Erstickungsanfälle muss der Organismus jede Nacht Schwerstarbeit leisten, um die mechanisch blockierte Atmung wieder in Gang zu setzen. Dies bedeutet eine Körperbelastung, die mit sportlicher Betätigung vergleichbar ist. Das nächtliche Schwitzen ist dann die Folge dieser körperlichen Dauerbelastung.
Warum müssen Schlafapnoiker nachts so häufig auf die Toilette?
Bei Schlafapnoikern werden nachts vermehrt Stresshormone wie Adrenalin und Kortisol ausgeschüttet. Diese lassen den Blutdruck im Schlaf in die Höhe schießen und setzen Zuckerreserven aus der Leber frei. Durch diese nächtliche Dauerbelastung wird der Blutzuckerspiegel permanent erhöht. Ein zu hoher Blutzuckerspiegel verursacht oft eine Nierenüberfunktion, was die Blase füllt. Zusätzlich entstehen Durstgefühle, also ein „trockener Mund“, was zu einer übermäßigen Flüssigkeitsaufnahme verleitet. Dadurch müssen Apnoe Patienten dann häufiger auf die Toilette.
Angeblich dürfen Schlafapnoiker wegen der Gefahr von Sekundenschlaf gar nicht Auto fahren. Sie würden sich strafbar machen. Auch die Versicherung soll im Falle eines Unfalles nicht bezahlen. Wie ist die rechtliche Ausgangslage wirklich?
Tatsächlich ist der eigene Versicherungsschutz gefährdet, wenn ein Autofahrer mit einer unbehandelten Schlafapnoe am Straßenverkehr teilnimmt. So urteilte das Landgericht Hannover, dass die eigene Kfz-Kaskoversicherung nicht zahlen muss, wenn ein Unfall durch Sekundenschlaf infolge einer unbehandelten Schlafapnoe verursacht wurde. Ein Schlafapnoiker, der nicht therapiert ist, darf selbst kein Kraftfahrzeug lenken. Der Verlust der Fahrerlaubnis droht im schlimmsten Fall. In Deutschland gilt nach § 315c StGB der Sekundenschlaf mit Unfallfolge sogar als Straftat. Es handelt sich dabei um eine Gefährdung des Straßenverkehrs infolge körperlicher Mängel, welche mit einer Freiheitsstrafe von bis zu 5 Jahren oder mit Geldstrafe belegt wird. Rechtlich unbedenklich ist hingegen die Teilnahme am Straßenverkehr dann, wenn der Apnoiker seine Erkrankung im Rahmen der ärztlichen Verordnung konsequent therapiert (zum Beispiel mit CPAP-Maske).
Warum soll sich mein Blutdruck absenken, wenn ich diese Operation durchführen lasse?
Schlafapnoiker leiden fast immer unter nächtlich erhöhtem Blutdruck. Die nächtlichen Atemstillstände lösen die Ausschüttung von Stresshormonen wie Adrenalin und Kortisol aus, die gleichzeitig Bluthochdruckspitzen erzeugen. Der Körper reagiert auf die Stresshormonausschüttung mit andauernden nächtlichen Aufweckreaktionen (sog. Arousals), die dann die Atmung wieder in Gang setzen. Die Operation erweitert die oberen Atemwege und beseitigt damit die Ursache der nächtlichen Atemaussetzer. Die Ausschüttung der Stresshormone unterbleibt und der Blutdruck normalisiert sich in Folge.
Wie kann diese OP gegen Diabetes Typ 2 helfen?
Schlafapnoiker unterliegen einer deutlich erhöhten Gefahr an Typ 2 Diabetes zu erkranken. Die Atemstillstände im Schlaf werden durch Aufweckreaktionen des Körpers beendet, die wiederum die Folgen der nächtlichen Ausschüttung von Stresshormonen (Adrenalin, Kortisol) darstellen. Diese Stresshormone reduzieren die Wirkung des körpereigenen Insulins, das für die Regulierung des Blutzuckerspiegels verantwortlich ist. Die Kieferumstellungsosteotomie beseitigt die Ursache der nächtlichen Atemaussetzer. In Folge unterbleibt die Freisetzung der Stresshormone im Schlaf. Durch die Kausaltherapie reduziert sich somit die zukünftige Wahrscheinlichkeit an Typ 2 Diabetes zu erkranken.
Warum macht Schlafapnoe eigentlich depressiv – wie hängt dies zusammen?
Klinische Studien haben statistisch signifikant bewiesen, dass es einen Zusammenhang zwischen Schlafapnoe und schweren Depressionen gibt. Schlafbezogene Atmungsstörungen führen zu andauernden Aufweckreaktionen des Körpers, was wiederum einen erholsamen und effizienten Schlaf unmöglich macht. Die schlechte Schlafqualität führt häufig zu Depressionen, die die Lebensqualität der Betroffenen stark negativ beeinträchtigen. Im menschlichen Gehirn regeln Nervenbotenstoffe wie Serotonin und Noradrenalin nicht nur den Wach- und Schlafzustand, sondern auch den Gemütszustand. Ein gestörter Schlaf führt zu Ausfällen in den zuständigen Nervenzentren. Dies kann verheerende Auswirkungen auf die Psyche haben. Ergebnisse aus der Schlafmedizin bestätigen dies.
Angeblich soll Schlafapnoe zu Übergewicht oder sogar zu Fettleibigkeit führen. Wie verhalten sich die Zusammenhänge?
Nicht nur eine übermäßige Kalorienaufnahme und Bewegungsmangel führen zu Übergewicht oder Fettleibigkeit, sondern auch die sogenannte Hypoxie. Als Hypoxie bezeichnet man die Mangelversorgung des menschlichen Körpergewebes mit Sauerstoff. Hypoxie ist folglich eine typische Konsequenz aus einer Verengung der oberen Atemwege. Die verengten Luftwege bewirken, dass mit jedem Atemzug weniger Atemluft in den Körper gelangt. Die Folge ist eine Verschlechterung der Zellatmung, bei der über die Nahrung aufgenommene Kohlehydrate und Fette in Energie umgewandelt werden. Der Metabolismus (Stoffwechsel) bei der Zellatmung funktioniert ähnlich wie die Verbrennung von Benzin in einem Verbrennungsmotor. Auch hier wird Sauerstoff als Oxidationsmittel genutzt. Diese „Verbrennung“ läuft beim Schlafapnoiker merklich schlechter, da die für einen optimalen Metabolismus benötigte Sauerstoffmenge in den Körperzellen nicht zur Verfügung steht. Nicht „verbrannte“ Nahrungsbestandteile werden dann in Form von Fettdepots im Körper eingelagert. Auf mittel- bis langfristige Sicht werden die Folgen dieses Prozesses dann als Übergewicht oder sogar als Fettleibigkeit bezeichnet. Der wissenschaftliche Nachweis, dass Hypoxie die Wahrscheinlichkeit einer Gewichtszunahme deutlich erhöht, wurde in einer in 2012 veröffentlichten Studie erbracht.
Schlafapnoe heilen: Abgestimmte Heilbehandlung für jeden Patienten
In Deutschland gilt die obstruktive Schlafapnoe als Volkskrankheit, die Millionen Erwachsene, aber auch Kinder und Jugendliche betrifft. Behandelt wird in den meisten Fällen aber nicht die Ursache. Klassische Behandlungen knüpfen ausschließlich an den Symptomen an. Oft zieht das langwierige Therapien nach sich, die immer wieder den Fokus auf die Symptombehandlung legen. Dabei ist eine Schlafapnoe Heilbehandlung durch die Konzentration auf den Ausgangspunkt möglich. Die MEOCLINIC hat sich als Zentrum für Schnarchen und Schlafapnoe auf die gezielte Behandlung des Ausgangspunkts konzentriert.
Schlafapnoe heilen: Operation als empfehlenswerte Behandlung
Die Risiken einer Schlafapnoe können nur durch eine gezielte Behandlung der Ursachen gemindert werden. Werden nur die Symptome wie beispielsweise Bluthochdruck oder Diabetes behandelt, bleibt die Gefahr der Atemaussetzer weiter bestehen.
Um die Ursachen der Schlafapnoe zu behandeln, ist eine Operation erforderlich. Die MEOCLINIC hat sich auf die kausale Therapie der Schlafapnoe spezialisiert und bietet Ihnen eine umfangreiche Betreuung. Unsere Mitarbeiter besitzen mehr als 20 Jahre Erfahrung in der Mund-, Kiefer- und Gesichtschirurgie.
Dabei geht die Schlafapnoe Operation mit einem deutlich geringeren Risiko einher, als die lebensbedrohliche Situation, die durch die Folgen der Atemaussetzer entsteht.
Oberstes Ziel der operativen Schlafapnoe Behandlung ist es, die Ursachen der Atemaussetzer zu beseitigen. Dafür werden die oberen Atemwege, die verengt sind, gezielt erweitert. Für diese Erweiterung ist es erforderlich, Ober- und Unterkiefer gezielt nach vorne zu verlagern. Während der Operation werden diese zusätzlich gegen den Uhrzeigersinn gedreht und die Atemwege damit erweitert. Die Erweiterung behandelt sowohl die Apnoen als auch die Hypopnoen nachhaltig.
Woran lässt sich eine obstruktive Schlafapnoe erkennen?
Bevor eine Schlafapnoe Behandlung geplant und umgesetzt werden kann, muss die genaue Diagnose feststehen. Von einer obstruktiven Schlafapnoe ist immer dann die Rede, wenn der Patient nicht nur schnarcht, sondern auch unter Atemaussetzern leidet.
Dabei hat sich folgender Richtwert bewährt: Sind beim Patienten mindestens fünf Apnoen oder Hypopnoen, beides sind Störungen der Atmung, erkennbar, ist von einer obstruktiven Schlafapnoe die Rede.
Besonders betroffen sind Patienten, die häufig laut und dabei unregelmäßig schnarchen. Generell gilt lautes Schnarchen als wichtigstes akustisches Warnsignal.
Jede Operation wird individuell auf den Patienten abgestimmt
Wir stimmen jede Behandlung und Operation individuell auf den Patienten ab, um ein bestmögliches Behandlungsergebnis zu garantieren. Dadurch schwankt die Dauer der Operation stark. In der Regel bewegt sich diese zwischen zwei bis vier Stunden. Natürlich wird die Schlafapnoe Behandlung unter Vollnarkose vorgenommen. Ist die Operation erfolgt, werden, anders als beim Zungenschrittmacher, keine weiteren Behandlungen erforderlich sein.
Wie bei jedem anderen operativen Eingriff können auch hier Komplikationen entstehen. Diese klingen bei den Patienten nach zwei bis höchstens fünf Wochen wieder ab. Sehr häufig sind Schwellungen und Hämatome. Weiterhin können sich bei dieser Operation in sehr seltenen Fällen Infektionen bilden. Diese entstehen im Mundraum, da hier eine sterile Umgebung für den Eingriff nicht möglich ist. Um das Infektionsrisiko so gut wie möglich zu senken, setzen wir auf Antibiotika.
Folgen der Schlafapnoe
Die Schlafapnoe beeinträchtigt die Patienten nachhaltig und sollte deswegen schnellstmöglich erfolgreich behandelt werden. Bei der Schlafapnoe rutscht die Zunge nach hinten und befindet sich während des Schlafs zu tief im Rachenraum. Die bei Schlafapnoikern anatomisch zu engen oberen Atemwege verengen sich zusätzlich, sodass Atemstillstände die Folge sind.
Der Organismus reagiert auf die Atemstillstände und sorgt für ein permanentes Aufwecken des Körpers. Dadurch wird der Schlaf erheblich beeinträchtigt. Die Folgen sind auch am Tag spürbar. Durch den schlechten Schlaf fehlt Energie. Der Patient ist oft abgeschlagen, müde und antriebslos.
Umso wichtiger ist es, dass Betroffene die Schlafapnoe loswerden. Generell können sowohl Kinder als auch Erwachsene von der Schlafapnoe betroffen sein. Bei jeder Altersgruppe empfiehlt es sich über eine schnelle und gezielte Behandlung nachzudenken.
Generell gilt: Mit dem richtigen Ansatz ist die Schlafapnoe heilbar und zieht auch keine Spätfolgen nach sich.
Dauerhafte Beseitigung der Kieferfehlstellung
Die Schlafapnoe Operation beseitigt eine Kieferfehlstellung dauerhaft und sorgt dadurch auch für eine ästhetische Verbesserung. So werden die Gesichtskonturen durch die korrigierte Stellung der Kiefer markanter. Die meisten Patienten empfinden dies als optische Verbesserung. Die Operation hinterlässt übrigens keine sichtbaren Narben. Sie beschränkt sich ausschließlich auf den Mundraum.
Die Operation hat einen weiteren positiven “Nebeneffekt”. So sorgt sie auch dafür, dass das Schnarchen in den allermeisten Fällen vollständig beseitigt wird. Grund ist die dauerhafte Erweiterung der oberen Atemwege. Es besteht bei der Operation übrigens nicht das Risiko, dass Nerven, die im Unterkiefer verlaufen, beeinträchtigt werden. Die bei der OP eingesetzten Werkzeuge sind ausschließlich dazu in der Lage, knöcherne Strukturen zu trennen.
Für wen kommt die Operation infrage?
Die OP als ursachenbezogene Therapie der Schlafapnoe kommt für alle Patienten bis zu einem Alter von 75 Jahren infrage. Die MEOCLINIC hat sich die Altersbegrenzung von 75 Jahren individuell gesetzt. Generell wird bei den Patienten vorab eine umfassende Voruntersuchung durchgeführt. Hier geht es vor allem darum zu prüfen, ob die Heilbehandlungsmethode geeignet ist, um die Ursachen zu beseitigen. Nur wenn dies gegeben ist, führen wir die Behandlung auch durch.
Keine Option für die zentrale Schlafapnoe
Leidet ein Patient unter der zentralen Schlafapnoe, kommt unsere Operation nicht infrage. Sie würde hier keine Verbesserung der Symptome nach sich ziehen. Eine zentrale Schlafapnoe setzt generell eine neurologische Behandlung voraus.
Selbstverständlich werden unsere Patienten nach der Operation zunächst krankgeschrieben. In der Regel beträgt die Dauer der Krankschreibung rund einen Monat.
Besonderheiten der zentralen Schlafapnoe
Im Vergleich zur obstruktiven ist die zentrale Schlafapnoe eher selten und hat auch eine ganz andere Ursache. Während die obstruktive Schlafapnoe meist auf eine Wachstumsstörung in der Kindheit zurückzuführen ist, durch die der Kiefer verkürzt wird, findet die zentrale ihren Ursprung im Atemzentrum. So wird die Atemmuskulatur durch Schäden im zentralen Nervensystem nicht optimal gesteuert. Die Folge ist, dass das Gehirn die Atmung „vergisst“.
Schlafapnoe heilen: Folgen der Schlafapnoe
Generell sollte eine Schlafapnoe gezielt und dauerhaft erfolgreich behandelt werden. Die Folgen der Atemaussetzer und Störungen sind weitreichend. Sie umfassen den gesamten Körper:
- Entstehung von irreparablen Gehirnschäden
- Schäden des Herz- und Kreislaufsystems
- höheres Schlaganfallrisiko
- höheres Herzinfarktrisiko
- das erhöhte Risiko von Folgeerkrankungen wie Adipositas, Diabetes Typ 2 und Bluthochdruck

