Bereits in den 1980er Jahren entdeckten Wissenschaftler, dass jede menschliche Körperzelle eine innere Uhr besitzt[1]. Diese biologische Uhr bildet die Grundlage für die verschiedenen Chronotypen, welche wiederum die individuellen Präferenzen für Aktivitäten zu bestimmten Tageszeiten und die Schlaf-Wach-Zyklen definieren. Die innere Uhr beeinflusst jedoch nicht nur das Schlafverhalten, sondern auch zahlreiche physiologische Prozesse und psychische Funktionen. Gleichzeitig ist die weltweite Prävalenz von Depressionen alarmierend hoch und stellt eine immense Herausforderung für die öffentliche Gesundheit dar. Vor diesem Hintergrund stellt sich die Frage, ob und inwieweit der individuelle Chronotyp ein prädiktiver Faktor für das Auftreten und die Entwicklung von Depressionen sein könnte. Im Folgenden wird ein Überblick über den aktuellen Forschungsstand gegeben und es werden die potenziellen Verknüpfungen zwischen Chronotyp und Depressionsrisiko beleuchtet.
GRID VIEW
Die obstruktive Schlafapnoe (OSA) bleibt in etwa 80% der Fälle unentdeckt[1]. Das vorherrschende Symptom dieser Störung sind nächtliche Atemaussetzer, die meist von lautem und unregelmäßigem Schnarchen begleitet werden. Die Betroffenen können diese Symptomatik allerdings selbst nicht wahrnehmen, was die Diagnose der OSA erheblich erschwert. Weniger bekannt ist jedoch, dass auch übermäßiges nächtliches Schwitzen zu den charakteristischen Anzeichen der Schlafapnoe zählt[2]. Ein gesteigertes Bewusstsein für diese Begleiterscheinung könnte wesentlich dazu beitragen, die Krankheit häufiger und vor allem schneller zu diagnostizieren. Der nachfolgende Beitrag erklärt die Zusammenhänge zwischen Nachtschweiß und obstruktiver Schlafapnoe und schlägt geeignete Behandlungsmethoden vor.
Risiken und Nebenwirkungen der Zahnschienentherapie
Die Zahnschienentherapie erweist sich als wichtigste Alternative zur CPAP-Maske (Continuous Positive Airway Pressure), die als Goldstandard in der Behandlung der obstruktiven Schlafapnoe (OSA) gilt. Diese auch als Unterkieferprotrusionsschiene (UKPS) bezeichnete Therapieform kommt insbesondere dann zum Einsatz, wenn die Überdruckbeatmungsmaske von den Betroffenen nicht toleriert wird oder medizinische Gründe, wie zum Beispiel Angststörungen, ihren Einsatz verhindern. Als häufigste nicht-invasive Behandlungsoption nach der CPAP-Therapie zeigt die UKPS eine deutlich verbesserte Compliance (Therapietreue) seitens der Patienten[1]. Trotz dieser positiven Resonanz wird die Unterkieferprotrusionsschiene jedoch ausschließlich als Zweitlinientherapie für Patienten mit leichter- bis mittelgradiger obstruktiver Schlafapnoe empfohlen[2]. Der folgende Beitrag erläutert die Gründe für diese Behandlungspraxis und beschreibt die Risiken und Nebenwirkungen, die mit der Zahnschienentherapie verbunden sind.
Mehr als 80% der Menschen, die von Schlafapnoe betroffen sind, leben unwissentlich mit dieser Erkrankung, da sie ihre Symptome, insbesondere die Tagesmüdigkeit, oft nicht als alarmierend empfinden[1]. Diese Realität verdeutlicht die Problematik einer trügerischen subjektiven Wahrnehmung von Müdigkeit. Es ist bekannt, dass sich die Verschlechterung der Wachheit bei Menschen mit Schlafapnoe nur äußerst langsam entwickelt. Diese Erkenntnis wirft die Frage auf, wie Müdigkeit überhaupt objektiv gemessen werden kann. In einer Welt, in der das eigene Empfinden oft als verlässlicher Ratgeber angesehen wird, entsteht hier eine paradoxe Situation. Ein tieferes Verständnis darüber, wie Müdigkeit erfasst werden kann, selbst wenn sie unbemerkt bleibt, ist jedoch von entscheidender Bedeutung. Schließlich ist die Diagnosestellung der Schlafapnoe die Grundvoraussetzung für deren Therapie. Nur durch eine adäquate Behandlung können potenzielle Folgeerkrankungen wie Schlaganfälle und Herzinfarkte verhindert werden. In diesem Beitrag wird die Frage beantwortet, mit welchen Verfahren die Wachheit eines Individuums wissenschaftlich quantifiziert werden kann. Derartige Testverfahren sind von hoher Relevanz, da sie mehr Betroffenen die Möglichkeit bieten, ihre Krankheit zu erkennen und zu diagnostizieren.
Mit dem fortschreitenden Klimawandel steigt nicht nur die durchschnittliche globale Temperatur, sondern auch die Anzahl der sogenannten Tropennächte, in denen die niedrigste Lufttemperatur nicht unter 20 Grad Celsius fällt. Infolgedessen werden Städte zu regelrechten Hitzeinseln, in denen die Temperaturen im Sommer unaufhaltsam ansteigen. Aus medizinischer Sicht sind Tropennächte bedenklich, da sie für ältere und körperlich geschwächte Menschen äußerst belastend sind. Sie sind besonders anfällig für hitzebedingte Symptome wie Kreislaufversagen oder Dehydrierung. Vor diesem Hintergrund gewinnt die Schaffung einer angenehmen Schlafumgebung, die den Auswirkungen der zunehmenden Hitze im Schlafzimmer begegnet, immer mehr an Bedeutung. Die Gesellschaft setzt sich intensiv mit diesem Problem auseinander und sucht nach Lösungen, um den negativen Einflüssen der steigenden Temperaturen entgegenzuwirken. In diesem Beitrag werden verschiedene Ansätze und Empfehlungen erörtert, um trotz großer Hitze im Sommer einen erholsamen Schlaf zu ermöglichen und die negativen Folgen von heißen Sommernächten auf den Schlaf zu minimieren.
Schlafapnoe und (Schlaf-)Bruxismus sind zwei weit verbreitete, aber häufig unterdiagnostizierte Schlafstörungen, die erhebliche Auswirkungen auf die Lebensqualität der Betroffenen haben. Schlafapnoe, gekennzeichnet durch wiederholte nächtliche Atempausen, kann zu Tagesmüdigkeit, kardiovaskulären Erkrankungen und anderen Komplikationen wie zum Beispiel Typ 2 Diabetes oder Depressionen führen. Bruxismus, das unbewusste Zähneknirschen oder -pressen, vorwiegend im Schlaf, verursacht oft Zahnschäden, Kieferbeschwerden und Kopfschmerzen[1]. Beide Störungen sind in der medizinischen Gemeinschaft gut bekannt, doch ihr möglicher Zusammenhang wird noch intensiv erforscht. Es gibt Hinweise darauf, dass Schlafapnoiker ein höheres Risiko für Bruxismus haben und umgekehrt. Im Folgenden wird die aktuelle Forschung zur möglichen Verbindung der beiden Krankheitsbilder beleuchtet und die sich daraus ergebenden Auswirkungen diskutiert.
Unklare Ursachen von Bruxismus
Die Ursachen des Bruxismus sind bis heute nur vergleichsweise wenig erforscht. Die Studienlage ist entsprechend schwach, sodass es nicht möglich ist, von gesicherten Erkenntnissen zu sprechen. Beispielsweise ist bis heute nicht geklärt, ob beim Bruxismus auch eine genetische Veranlagung eine Rolle spielen könnte. Als Risikofaktoren gelten Schnarchen[2], die obstruktive Schlafapnoe[3], Alkohol[4], Rauchen[4] und Koffein[4]. Sowohl eine Zahn- oder Kieferfehlstellung könnten das unbewusste Zähneknirschen begünstigen, genauso wie unbewältigter Stress[4] oder Angst[4]. Es wird angenommen, dass sowohl psychologische, als auch physiologische Faktoren einen Einfluss haben.
Wie wird Bruxismus behandelt?
Zum gegenwärtigen Zeitpunkt sind keine Therapien zur Heilung von Bruxismus bekannt. Die symptomatische Behandlung zielt daher in erster Linie auf den Schutz der Zähne, die Verminderung der Bruxismusaktivität und die Linderung von Schmerzen ab. Sie kann eine Vielzahl von Ansätzen umfassen, darunter Stressmanagementtechniken, Biofeedback, Verhaltensänderungen, Physiotherapie, Zahnschienen und in seltenen Fällen Medikamente oder chirurgische Eingriffe[5].
Stressmanagement und kognitive Verhaltenstherapie haben sich als hilfreich gezeigt, insbesondere wenn der Bruxismus durch psychologische Faktoren wie Stress oder Anspannung ausgelöst wird[5]. Biofeedback wird oft dann eingesetzt, um Betroffenen zu helfen ihre ungewollte Muskelaktivität zu erkennen und besser zu kontrollieren. Derartige Ansätze haben sich besonders bei der Therapie von Wachbruxismus als wirksam erwiesen[5].
Bei körperlichen Symptomen trägt der Einsatz von Zahn- oder Aufbissschienen, die meist nachts getragen werden, dazu bei, die Zähne vor weiterem Verschleiß zu schützen und die Muskulatur der Kiefer zu entspannen. In einigen schweren Fällen können auch Medikamente in Betracht gezogen werden. Die Injektion von Botulinumtoxin in die Kaumuskulatur bewirkt eine Verringerung ihrer Aktivität und somit eine Entlastung der Zähne[5]. Dadurch kommt es zu einer Abnahme des Zähneknirschens und der damit verbundenen Schmerzen.
Mögliche Verbindungen zwischen Schlafapnoe und Bruxismus
Eine Assoziation zwischen Schlafapnoe und (Schlaf-)Bruxismus ist auf Basis der derzeitigen Studienlage sehr wahrscheinlich. Eine 2017 in der Fachzeitschrift „Journal of Oral Rehabilitation“ veröffentlichte Übersichtsarbeit belegte, dass Schlafbruxismus-Ereignisse überdurchschnittlich häufig in engem zeitlichem Zusammenhang mit der Beendigung von schlafbezogenen Atmungsstörungen (Arousals) stehen[6]. Eine weitere Studie, die 2014 im „Open Respiratory Medicine Journal“ publiziert wurde, fand heraus, dass Schlafapnoiker signifikant häufiger unter Bruxismus leiden, als die Allgemeinbevölkerung. Die Datenauswertung der Studie zeigte, dass Schlafbruxismus bei etwa einem Viertel der Patienten mit Schlafapnoe auftrat.
Theorien zur gemeinsamen Ätiologie
Die Beziehung zwischen der obstruktiven Schlafapnoe und Schlafbruxismus hängt oftmals mit schlafbezogenen Erregungsreaktionen zusammen. Die Beendigung eines apnoischen Ereignisses (Arousal) kann von einer Reihe von Mundphänomenen begleitet sein, wie lautes Schnarchen, Keuchen, Nuscheln oder auch Zähneknirschen. Das Zähneknirschen könnte folglich ein Kompensationsmechanismus der Schlafapnoe darstellen. Es würde dazu dienen, die Muskulatur der oberen Atemwege zu aktivieren und somit einem Verschluss der Luftwege und den daraus resultierenden Atemstillständen entgegenzuwirken[7]. Die Wahrscheinlichkeit für das Auftreten von Schlafbruxismus erhöht sich mit zunehmendem Stresslevel beim Betroffenen. Die Atempausen der Schlafapnoe lösen im Körper eine Stressreaktion im Schlaf aus. Dies geht mit einer vermehrten Ausschüttung von Stresshormonen wie Adrenalin und Cortisol einher. Das nächtlich erhöhte Stressniveau kann die Muskulatur im Kieferbereich übermäßig aktivieren, was wiederum zu Zähneknirschen oder -pressen führen kann[8]. Dies wäre eine plausible Erklärung dafür, warum gestiegene Stresszustände als Risikofaktor für Bruxismus gelten.
Eine weitere Hypothese zur Assoziation zwischen Schlafapnoe und Bruxismus beschäftigt sich mit Koffein als Risikofaktor für Bruxismus: Die Weckreaktionen zur Beendigung nächtlicher Apnoen (Atemstillstände) der Schlafapnoe ziehen fast immer eine verstärkte Tagesmüdigkeit nach sich. Um ihre Leistungsfähigkeit tagsüber aufrechtzuerhalten, greifen daher viele Betroffene vermehrt zu koffeinhaltigen Substanzen. Forscher vermuten, dass Koffein das zentrale Nervensystem stimuliert und die Muskelaktivität im Kieferbereich erhöht[9]. Diese gesteigerte Muskelaktivität kann das Zähneknirschen oder -pressen während des Schlafs auslösen.
Wechselwirkungen zwischen Schlafapnoe und Bruxismus
Die derzeitige Studienlage deutet daraufhin, dass es zwischen beiden Krankheitsbildern auch Wechselwirkungen gibt. Erste kleine Studien konnten zeigen, dass eine effektive Behandlung der Schlafapnoe mittels kontinuierlicher positiver Atemwegsdruckbeatmung (CPAP – continuous positive airway pressure) häufig mit einer Reduzierung oder sogar dem völligen Verschwinden des nächtlichen Zähneknirschens einhergeht[10,11]. Auch die Therapie der obstruktiven Schlafapnoe durch eine Unterkieferprotrusionsschiene war geeignet, um eine signifikante Reduktion der Anzahl von Bruxismus-Episoden zu bewirken[10]. Die gezielte Anwendung dieser Behandlungsmethode ermöglichte es, sowohl den Atemwegswiderstand während des Schlafs zu reduzieren, als auch das Auftreten von Bruxismus zu mindern. Diese Befunde deuten darauf hin, dass der Schlafbruxismus mit der Präsenz und Schwere der Schlafapnoe in Verbindung stehen könnte und möglicherweise als eine Manifestation oder Folge der Atemwegsobstruktion anzusehen ist. Umgekehrt kann aber auch das nächtliche Tragen einer Aufbissschiene zum Schutz vor Bruxismus dazu beitragen, die oberen Atemwege im Schlaf offenzuhalten und somit die Symptome der Schlafapnoe zu lindern[5,12]. Eine Aufbissschiene stellt den Unterkiefer in eine leicht nach vorne geschobene Position. Dies trägt dazu bei, den Atemweg zu öffnen, indem der Raum im Rachen vergrößert wird. Eine verbesserte Atemwegspassage reduziert die Wahrscheinlichkeit von nächtlichen Atemwegsblockaden.
Praktische Auswirkungen aus der Verbindung zwischen Schlafapnoe und Bruxismus
Die beschriebene Verbindung zwischen Schlafapnoe und Bruxismus hat weitreichende Auswirkungen auf die klinische Praxis, einschließlich Diagnose und Behandlung. Es ist wichtig, dass Ärzte und Zahnärzte mögliche Überschneidungen beider Krankheitsbilder erkennen und diesbezüglich eine umfassende Untersuchung der Patienten durchführen. Frühzeitige Diagnose und Behandlung können die Prognose und Lebensqualität der Betroffenen verbessern. Es gibt Potenzial für gemeinsame Therapieansätze, beispielsweise kann eine Aufbissschiene für Bruxismus auch die oberen Atemwege bei Schlafapnoe offenhalten. Die interdisziplinäre Zusammenarbeit zwischen verschiedenen medizinischen Fachgebieten, wie Schlafmedizin, Zahnmedizin, Psychologie und Physiotherapie, ist von entscheidender Bedeutung, um eine ganzheitliche Behandlung sicherzustellen, die die individuellen Bedürfnisse der Patienten berücksichtigt.
Fazit zur Assoziation zwischen Schlafapnoe und Bruxismus
Insgesamt lässt sich festhalten, dass eine positive Korrelation zwischen der Häufigkeit apnoischer Ereignisse und dem Auftreten von Zähneknirschen bei obstruktiver Schlafapnoe existiert. Es besteht ein höchst wahrscheinlicher Kausalzusammenhang zwischen obstruktiver Schlafapnoe und Bruxismus, obwohl dies noch nicht eindeutig durch Studien belegt ist. Die Pathophysiologie des Bruxismus bleibt weiterhin unklar, da die Ursachen in den meisten Fällen nicht eindeutig identifiziert werden können. Es gibt jedoch Hinweise darauf, dass eine erfolgreiche Behandlung der Schlafapnoe, beispielsweise mittels einer CPAP-Maske, auch die Anzahl der Bruxismus-Episoden verringern kann. Wenn (Schlaf-)Bruxismus als Folge der Schlafapnoe betrachtet wird, deutet vieles darauf hin, dass eine erfolgreiche Behandlung der Schlafapnoe mit hoher Wahrscheinlichkeit zu einer signifikanten Verringerung des Zähneknirschens oder -pressens führt.
Anmerkungen:
[1] Mayo Clinic: https://www.mayoclinic.org/diseases-conditions/bruxism/symptoms-causes/syc-20356095
[2] Singapore Medical Journal, Volume 43, Ausgabe 11, Nov. 2002, S. 554-556: K. L. Kwok, G. Poon, K. W. Chau: „Habitual snoring and sleep bruxism in a paediatric outpatient population in Hong Kong“
[3] Sleep Medicine, Volume 3, Ausgabe 6, Nov. 2002, S. 513-515: A. Oksenberg, E. Arons: „Sleep bruxism related to obstructive sleep apnea: the effect of continuous positive airway pressure“
[4] Chest, Volume 119, Ausgabe 1, Jan. 2001, S. 53-61: M. M. Ohayon, K. K. Li, C. Guilleminault: „Risk Factors for Sleep Bruxism in the General Population“
[5] S3-Leitlinie „Diagnostik und Behandlung von Bruxismus“, Mai 2019, Deutsche Gesellschaft für Zahn-, Mund- und Kieferheilkunde (DGZMK)
[6] Journal of Oral Rehabilitation, Volume 44, Ausgabe 2, Feb. 2017, S. 144-153: L. Jokubauskas, A Baltrušaitytė: „Relationship between obstructive sleep apnoea syndrome and sleep bruxism: a systematic review“
[7] Journal of Clinical Medicine, Volume 8, Ausgabe 10, Okt. 2019, 1653: H. Martynowicz, P. Gac, A. Brzecka, R. Poreba, A. Wojakowska, G. Mazur, J. Smardz, M. Wieckiewicz: „The Relationship between Sleep Bruxism and Obstructive Sleep Apnea Based on Polysomnographic Findings“
[8] Journal of Prosthodontics, Volume 16, Ausgabe 2, Mrz-Apr 2007, S. 129-135: Y. Tahara, K. Sakurai, T. Ando: „Influence of chewing and clenching on salivary cortisol levels as an indicator of stress“
[9] Journal of the American Dental Association, Volume 147, Ausgabe 11, Nov. 2016, S. 859-866: E. Bertazzo-Silveira, C. M. Kruger, I. Porto De Toledo, A. L. Porporatti, B. Dick, C. Flores-Mir, G. De Luca Canto: „Association between sleep bruxism and alcohol, caffeine, tobacco, and drug abuse: A systematic review“
[10] Chronic Respiratory Disease, Volume 19, Jan-Dez 2022: H. Martynowicz, T. Wieczorek, P. Macek, A. Wojakowska, R. Poręba, P. Gać, G. Mazur, R. Skomro, J. Smardz, M. Więckiewicz: „The effect of continuous positive airway pressure and mandibular advancement device on sleep bruxism intensity in obstructive sleep apnea patients“
[11] Chest, Volume 157, Ausgabe 3, Mrz. 2020, e59-e62: J.-B. Martinot, J.-C. Borel, N.-N. Le-Dong, P. E. Silkoff, S. Denison, D. Gozal, J.-L. Pépin: „Bruxism Relieved Under CPAP Treatment in a Patient With OSA Syndrome“
[12] International Journal of Prosthodontics, Volume 19, Ausgabe 6, Nov-Dez 2006, S. 549-556: M.-L. Landry, P. H. Rompré, C. Manzini, F. Guitard, P. de Grandmont, G. J. Lavigne: „Reduction of sleep bruxism using a mandibular advancement device: an experimental controlled study“
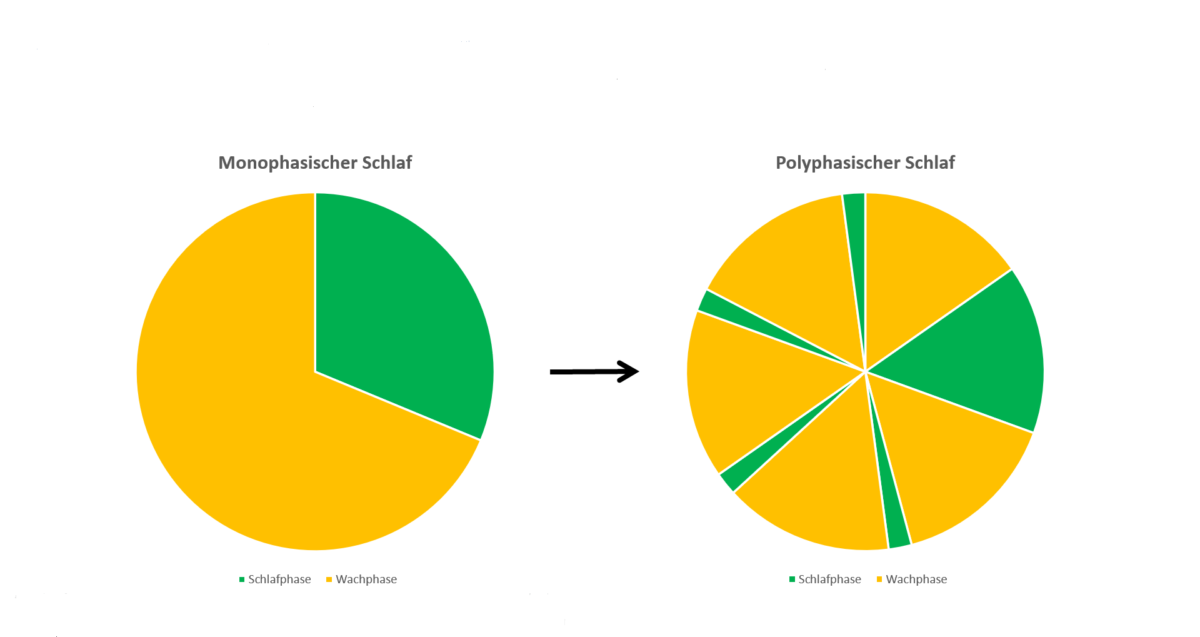
Der Schlaf zählt zu den essenziellsten Vorgängen in der menschlichen Physiologie und beansprucht im Durchschnitt rund ein Drittel des gesamten Lebens. Angesichts der Tatsache, dass der Mensch einen erheblichen Teil seiner Lebenszeit dem Schlaf widmet, ist es verständlich, dass großes Interesse besteht, diesen in zeitlicher Hinsicht zu optimieren. Der polyphasische Schlaf, eine Technik, die darauf abzielt, die Gesamtschlafzeit durch mehrere kurze Schlafperioden zu verkürzen, hat in den vergangenen Jahren erhebliche Aufmerksamkeit erregt. Die Möglichkeit, signifikante Zeitersparnisse zu erzielen, ohne dabei Abstriche bei der körperlichen und kognitiven Leistungsfähigkeit machen zu müssen, klingt zweifellos sehr attraktiv. Es ergeben sich allerdings zwangsläufig Fragen zur genauen Funktionsweise des polyphasischen Schlafs, zu dessen Effektivität sowie zu möglichen gesundheitlichen Risiken. Der folgende Fachbeitrag wird diese Punkte klären und insbesondere die Frage, ob der polyphasische Schlaf (auch mehrphasiger Schlaf genannt) tatsächlich eine sinnvolle Alternative zum traditionellen monophasischen Schlaf darstellen kann.
Ärzte und Betroffene sind sich darüber im Klaren, dass die obstruktive Schlafapnoe nicht nur die Lebensqualität beeinträchtigt, sondern auch die Lebenserwartung erheblich verkürzen kann. Die Krankheit ist dafür bekannt, das Risiko für eine Vielzahl von Folgeerkrankungen wie Adipositas, Typ 2 Diabetes, Bluthochdruck, Herz-Kreislauf-Erkrankungen und Depressionen zu erhöhen[1]. Weniger geläufig ist hingegen, dass Schlafapnoe auch das Risiko für Erkältungskrankheiten vergrößert. Im Folgenden wird daher der Zusammenhang zwischen obstruktiver Schlafapnoe und Erkältungskrankheiten näher beleuchtet und die zugrunde liegende Ursache-Wirkungs-Beziehung erklärt.
Wie entstehen Erkältungskrankheiten?
Erkältungskrankheiten, auch als grippale Infekte bekannt, sind weit verbreitete Atemwegserkrankungen, die durch unterschiedliche Viren ausgelöst werden. Die meisten Erkältungskrankheiten werden durch Rhinoviren verursacht, die sich in der Regel durch direkten Kontakt mit infizierten Personen oder kontaminierten Oberflächen ausbreiten. Einmal im Körper, infizieren die Viren die Schleimhäute der oberen Atemwege, einschließlich der Nasenhöhle, der Nasennebenhöhlen, des Rachens und des Kehlkopfes. Wenn die Viren in die Schleimhäute gelangen, lösen sie eine Entzündungsreaktion aus, bei der das Gewebe anschwillt und übermäßiger Schleim produziert wird. Dies führt zu den typischen Erkältungssymptomen wie verstopfter oder laufender Nase, Halsschmerzen und Husten. Erkältungen sind gewöhnlich selbstlimitierend und klingen innerhalb von 7 bis 10 Tagen wieder ab. Sie können jedoch bei älteren Personen oder Menschen mit geschwächtem Immunsystem auch schwerwiegende Komplikationen auslösen[2].
Korrelation zwischen Schlafdauer- und Qualität und Erkältungswahrscheinlichkeit
Die obstruktive Schlafapnoe ist durch wiederkehrende Atemaussetzer (Apnoen) und Atemflussreduzierungen (Hypopnoen) gekennzeichnet. Diese schlafbezogenen Atmungsstörungen führen nicht nur zu einer Schlaffragmentierung, sondern letztlich auch zu einer Verkürzung der Erholungsphasen im Schlaf (Tiefschlaf und REM-Schlaf). Die Schlafapnoe stellt mit großem Abstand die häufigste Form einer organischen Schlafstörung dar. Im Ergebnis führt sie zu verminderter Schlafqualität und zu Schlafmangel, was am Ende eine Reduzierung des körperlichen und kognitiven Leistungsvermögens und eine erhöhte Infektwahrscheinlichkeit nach sich zieht.
In einer im Oktober 2021 in der Fachzeitschrift „Sleep Health“ veröffentlichten Studie untersuchten Forscher der Universität von Kalifornien den Einfluss von unzureichender oder gestörter Nachtruhe auf die Häufigkeit von Erkältungskrankheiten. Obwohl die Studie keine direkte Verbindung zwischen der obstruktiven Schlafapnoe und der Erkältungswahrscheinlichkeit untersuchte, ist es höchstwahrscheinlich, dass die von der Schlafapnoe ausgehenden Schlafstörungen das Risiko für grippale Infekte erhöhen. Die Auswertung der Daten von 59261 Teilnehmern der Nationalen Gesundheitsbefragung („National Health Interview Survey“) des US-amerikanischen Gesundheitsministeriums aus den Jahren 2010 und 2015 zeigte, dass Personen, die nur 5 oder weniger Stunden schliefen, im Vergleich zu Personen, die 7 bis 8 Stunden schliefen, ein um 44 Prozent gesteigertes Erkältungsrisiko hatten[3].
Schlafqualität und Erkältungsrisiko: Bestätigt durch weitere US-Studie
Die Kernaussage der kalifornischen Studie wird durch eine weitere US-Studie bestätigt: Wissenschaftler aus Pennsylvania und Virginia erforschten die Verbindung zwischen der Schlafqualität und der Anfälligkeit für Erkältungskrankheiten. Hierfür wurden 153 gesunde Männer und Frauen im Alter von 21 bis 55 Jahren rekrutiert. Über einen Zeitraum von 14 Tagen berichteten die Teilnehmer täglich über ihre Schlafdauer- und Effizienz, sowie darüber, ob sie sich ausgeruht fühlten. Anschließend wurden sie einer viralen Infektion ausgesetzt und fünf Tage lang auf Erkältungssymptome überwacht. Die Ergebnisse belegten, dass Personen, mit weniger als 7 Stunden Schlaf pro Nacht, im Vergleich zu Personen mit mindestens 8 Stunden Schlaf, ein um 2,94-fach erhöhtes Risiko hatten eine Erkältung zu entwickeln. Eine ähnliche Assoziation wurde auch zwischen geringer Schlafeffizienz (<92%) und einem 5,50-fach höheren Erkältungsrisiko beobachtet, verglichen mit einer Schlafeffizienz von mindestens 98%. Die Zusammenhänge konnten nicht durch Unterschiede in virusspezifischen Antikörpern (vor dem Experiment), der Demografie, der Jahreszeit, dem Körpergewicht, dem sozioökonomischen Status, psychologischen Variablen oder Gesundheitspraktiken der Probanden erklärt werden. Die Ergebnisse legten nahe, dass eine ungenügende Schlafqualität, in den Wochen vor einer viralen Exposition, die Erkältungsanfälligkeit steigerte.
Warum erhöht Schlafapnoe die Erkältungswahrscheinlichkeit?
Der durch Schlafapnoe ausgelöste Schlafmangel steht im Verdacht das Immunsystem zu schwächen. Diese Hypothese wurde durch eine im Jahr 2019 veröffentlichte Studie im „Journal of Experimental Medicine“ unterstützt. Forscher der Universitäten Tübingen und Lübeck rekrutierten für ihr Experiment 10 gesunde Testpersonen. Alle Probanden durchliefen jeweils zwei experimentelle Szenarien: Einmal durften sie während eines 22-Stunden-Zeitraums nachts acht Stunden schlafen, während sie im Folgeszenario über die gesamten 22 Stunden wach bleiben mussten. Die Daten zeigten, dass der Immunschutz bei Schlafmangel schlechter funktionierte. Verantwortlich sind die sogenannten T-Zellen, die für die menschliche Immunabwehr zuständig sind. Sie zirkulieren im Blutkreislauf und suchen nach Erregern. Ohne Schlafdefizit können sich die T-Zellen relativ problemlos an infizierte Zellen anheften und diese eliminieren. Das Experiment belegte, dass den Immunzellen diese Fähigkeit bei Schlafmangel zunehmend verloren ging.
Die Wissenschaftler wiesen in ihren Untersuchungen nach, dass das Stresshormon Adrenalin (wird besonders während nächtlicher Apnoen ausgeschüttet) und Prostaglandine, sowie der Botenstoff Adenosin die Fähigkeit der T-Zellen, sich an andere Zellen anzuheften (Adhäsion), deutlich reduziert haben. Den Studienteilnehmern wurden jeweils in beiden Versuchsabläufen mehrere Blutproben entnommen. Aus diesen wurde das Plasma, also der flüssige Anteil des Blutes, der lösliche Stoffe wie Hormone enthält, zentrifugiert. Das Blutplasma der Probanden ohne Schlaf wies eine verringerte Adhäsionsfähigkeit der T-Zellen auf, verglichen mit dem Plasma der Testpersonen, die geschlafen hatten.
Wie nächtlicher Sauerstoffabfall das Immunsystem schwächt
Die Atemstörungen (Apnoen und Hypopnoen) der Schlafapnoe führen zu einem Sauerstoffmangel (Hypoxie) im arteriellen Blut. Dies kann zu einer Beeinträchtigung der Immunantwort führen und die Fähigkeit des menschlichen Immunsystems, Erkältungskrankheiten abzuwehren, reduzieren. Studien haben bewiesen, dass Hypoxie die Funktion von Immunzellen wie T-Zellen, B-Zellen und natürlichen Killerzellen beeinträchtigt, die an der Bekämpfung von Infektionen beteiligt sind. Insbesondere wurde festgestellt, dass Hypoxie die Proliferation (Zellteilung und Zellwachstum) von T-Zellen und die Produktion von Interleukin-2 (IL-2), einem wichtigen Signalmolekül für die T-Zell-Aktivierung, hemmt[4]. Darüber hinaus besteht wissenschaftlicher Konsens, dass Hypoxie die Erzeugung von Antikörpern durch B-Zellen vermindert. Gleichzeitig wird das Potenzial von natürlichen Killerzellen, virale Zellen zu erkennen und abzutöten, abgeschwächt[5].
Es wurde auch erforscht, dass Sauerstoffmangel die Expression von Immunmodulatoren und Zytokinen, welche die Immunantwort regulieren, beeinflusst. Zum Beispiel wurde aufgezeigt, dass Hypoxie die Bildung von Interferon-gamma (IFN-γ) verringert, einem wichtigen Zytokin, das an der Kontrolle von viralen Infektionen beteiligt ist[6]. Hypoxische Bedingungen können auch dazu beitragen, dass die Produktion von Hypoxie-induzierbaren Faktoren (HIF) gesteigert wird. Diese können Entzündungsreaktionen begünstigen und die Immunantwort einschränken[7].
Ursachenbezogene Therapie der Schlafapnoe, um Folgeerkrankungen vorzubeugen
Eine konsequente Therapie der Schlafapnoe ist von entscheidender Bedeutung, um das Immunsystem zu stärken und damit potenziellen Erkältungen vorzubeugen. Als Goldstandard gilt die nächtliche Beatmung mittels CPAP (continuous positive airway pressure). Die hierbei eingesetzte CPAP-Maske stellt allerdings gerade während einer Erkältung eine große Herausforderung dar, weil Erkältungssymptome, wie eine verstopfte Nase, den Einsatz der Maske erschweren oder sogar vollständig verhindern können. Um langfristig eine erfolgreiche Behandlung zu gewährleisten, ist es sinnvoll auch alternative symptomatische Therapieformen, wie z.B. die Unterkieferprotrusionsschiene oder den Zungenschrittmacher, in Erwägung zu ziehen. Als bestmögliche Behandlung gilt die ursachenbezogene Therapie mittels Kieferumstellungsosteotomie. Sie führt zu einer dauerhaften Erweiterung der anatomisch verengten oberen Atemwege, was letztlich die Ursache der Schlafapnoe beseitigt[8]. Die Kausaltherapie verhindert präventiv mögliche Folgeerkrankungen der Schlafapnoe, wie z.B. Bluthochdruck, Diabetes Typ 2 oder kardiovaskuläre Ereignisse (Herzinfarkt, Schlaganfall). Sie steigert die Lebensqualität durch verbesserten Schlaf und reduziert das Risiko von Tagesmüdigkeit und Konzentrationsproblemen. Insbesondere wird dadurch der lebenslange Einsatz von symptomatischen Hilfsmitteln vermieden.
Anmerkungen:
[1] Mayo Clinic: https://www.mayoclinic.org/diseases-conditions/obstructive-sleep-apnea/symptoms-causes/syc-20352090
[2] Mayo Clinic: https://www.mayoclinic.org/diseases-conditions/common-cold/symptoms-causes/syc-20351605
[3] Sleep Health, Volume 7, Ausgabe 5, Okt. 2021, S. 638-643: Aric A. Prather, Judith E. Carroll: „Associations between sleep duration, shift work, and infectious illness in the United States: Data from the National Health Interview Survey“
[4] European Journal of Immunology, Volume 43, Ausgabe 6, Juni 2013, S. 1588-1597: Timo Gaber, Cam Loan Tran, Saskia Schellmann, Martin Hahne, Cindy Strehl, Paula Hoff, Andreas Radbruch, Gerd-Rüdiger Burmester, Frank Buttgereit: „Pathophysiological hypoxia affects the redox state and IL-2 signalling of human CD4+ T cells and concomitantly impairs survival and proliferation“
[5] Experimental Cell Research, Volume 356, Ausgabe 2, Juli 2017, S. 197-203: Natalie Burrows, Patrick Henry Maxwell: „Hypoxia and B cells“
[6] Cytokine, Volume 164, Apr. 2023, 156138: Miriam Hancková, Lucia Miháliková, Silvia Pastoreková, Tatiana Betáková: „Hypoxia alters the immune response in mouse peritoneal macrophages infected with influenza a virus with truncated NS1 protein“
[7] Nature Reviews Immunology, Volume 17, Ausgabe 12, Dez. 2017, S. 774-785: Cormac T. Taylor, Sean P. Colgan: „Regulation of immunity and inflammation by hypoxia in immunological niches“
[8] Sleep Medicine Reviews, Volume 14, Ausgabe 5, Okt. 2010, S. 287-297: Jon-Erik C. Holty, Christian Guilleminault: „Maxillomandibular advancement for the treatment of obstructive sleep apnea: a systematic review and meta-analysis“